深瞳工作室出品
实习记者 于紫月 科技日报记者 沈唯 策划 刘恕 李坤
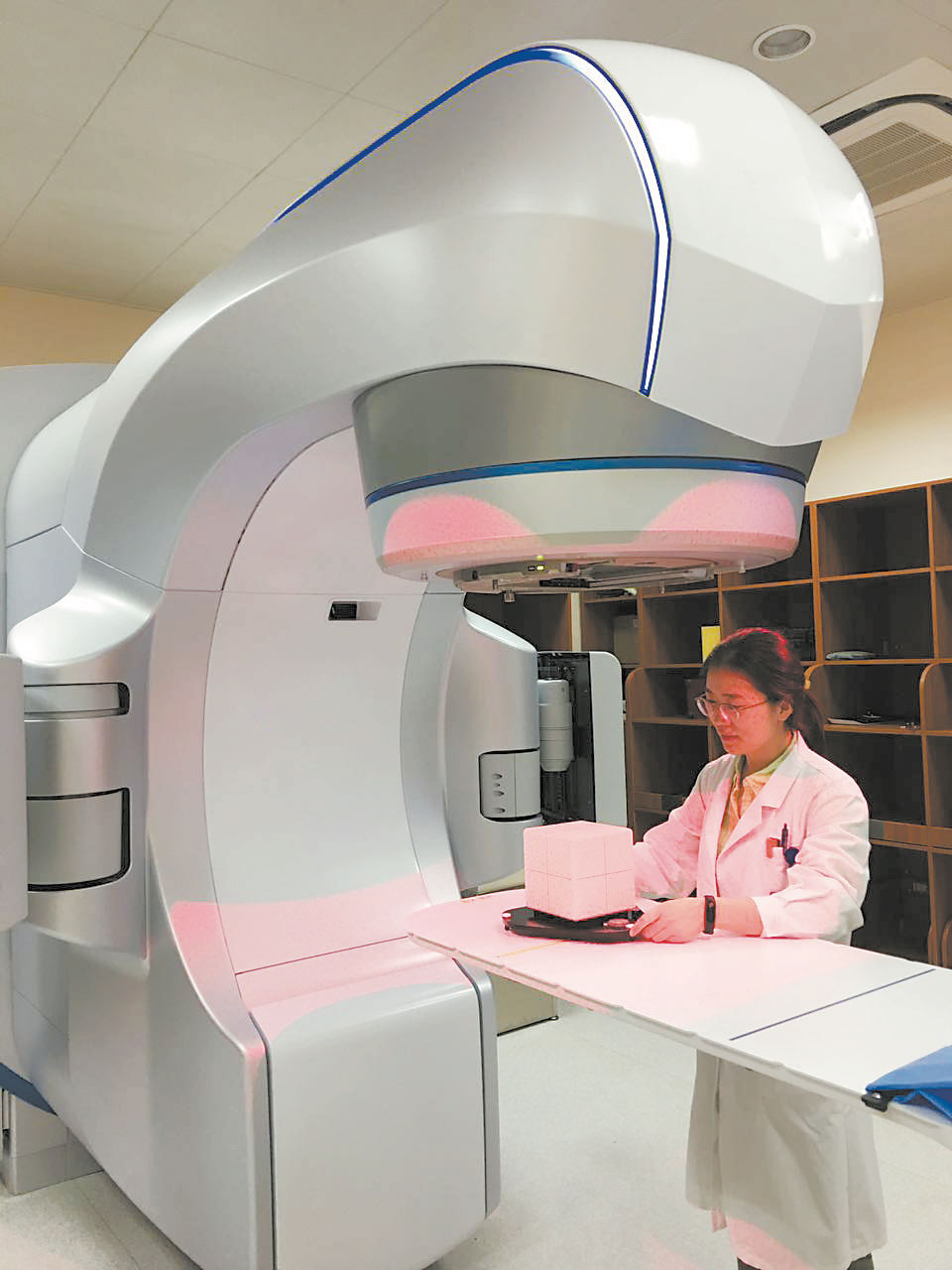
夜幕低垂,华灯初上,白日喧嚣的放疗大厅漆黑一片,落针可闻。
“哒哒哒……”穿着平底鞋和白大褂的马攀和同事疾步而来,推着质控车拐进放疗室。放疗设备出现故障,为了不影响第二天正常使用,她俩只能通宵加班。
作为中国医学科学院肿瘤医院放射治疗科的一名医学物理师,从业14年来,这样的不眠夜,马攀经历过很多次。
医学物理师是大型放疗设备的“武器专家”,肩负着守护放疗患者生命安全的重任。然而,与医院里的医师、护士、药师、技师相比,医学物理师的存在感似乎很低,很多患者和非医学从业者对其甚至一无所知。
工作任务重、行业人数少、职业发展难……面对种种困境和压力,他们依然选择为放疗患者的生命健康而坚定地走下去。
担当不同角色 横跨多个学科
放疗是治疗肿瘤的重要方式之一。据世界卫生组织统计,约70%的肿瘤患者在治疗过程中需要接受放疗。
我国《放射诊疗管理规定》第七条对开展放疗需要的人员有明确规定:医疗机构开展放疗工作,放射肿瘤医师,病理学、医学影像学专业技术人员,医学物理人员,放疗技师和维修人员缺一不可。其中,医学物理人员指的就是医学物理师。
临床上,医学物理师参与肿瘤患者放疗的全过程,并在不同环节扮演重要角色:根据患者肿瘤的位置和具体情况,详细设计治疗计划,匹配最合适的治疗剂量,确保既能达到治疗效果又防止患者其他器官被“误伤”;负责放疗设备的日常维护和质量控制,保证设备正常运转,及时排除发生辐射事故的风险;不断更新专业知识,结合临床积累经验,努力研发出更安全、有效的放疗设备和技术。
通俗地讲,他们以放疗设备为“枪”,放射线为“子弹”,肿瘤细胞为“靶子”。医学“狙击手”们要做的,就是将子弹射入靶心,精准杀死肿瘤细胞。同时,他们还要负责“枪”的日常维护,以及下一代“武器”的创新研究。
医学物理师对应的专业领域是医学物理。作为一个交叉学科领域,医学物理专业的人才既要懂物理,又要懂医学。近年来,随着放疗设备向大型化、智慧化、高端化发展,医学物理师的重要性日益凸显。毕竟,面对质子加速器、重离子加速器这种高集成的“大家伙”,非专业人士几乎无从下手。
这也给医学物理师提出了更高的要求。马攀接受科技日报记者采访时表示,一名优秀的医学物理师往往具备放射物理学、医学、电子工程、计算机科学等多学科专业背景。
医理工融合被认为是突破医学“卡脖子”技术的关键,而医学物理师已成为医理工融合的典型代表之一。
考核标准缺位 上升渠道狭窄
医学物理师门槛很高。适量放射线可以治病救人,过量放射线则伤人致命。
然而,迄今为止,全国范围内仍没有针对医学物理师的统一培训和考核标准。“医生有不少于3年的规范培训要求,而我们要学多久?操作实践过程中应达到什么标准?这些都不知道。之前还要考全国医用设备使用人员业务能力考评合格证,但从2022年开始,这个证也停考了。”河南省鹤壁市人民医院放疗科医学物理师田国良告诉记者,对很多基层医院的医学物理师来说,全靠“自学”。
除了职业资格认定难,职业上升通道遇阻是医学物理师面临的又一“拦路虎”。
“医院有医师、护士、药师、技师的职称系列,唯独没有我们的。”马攀告诉记者,当前公立医院从业人员的待遇与职称高度挂钩,而医学物理师如果想要评职称,大多只能与放疗技师竞争。
虽然放疗技师和医学物理师的工作有不少相似之处,但作为放疗执行者的技师,其工作更多集中在肿瘤患者的模拟定位和治疗等,而这些对于接受原子物理、核物理等学科教育的医学物理师来说,必须从零学起,很难与技师竞争。即便克服重重困难评上职称,在实际工作中也会陷入“考的不用,用的不考”的尴尬境地。
“如果在背靠高校、研究机构的医院,情况会稍微好一些。”马攀说,“就像我们医院,医学物理师还可以选择参评研究员职称系列。但这也意味着要付出更多精力专注于研究工作,与高校、科研院所的研究人员比起来,我们仍处于劣势。”
最令人无奈的是,医学物理师们还面临着各种报考限制。
福建省肿瘤医院的一位医学物理师在评职称时,从初级技师到中级技师的过程还算顺利。但后来新出台的政策提出,非医学专业不能报考技师职称,这位医学物理师只能从头再来,转评其他职称系列。这一报考限制成为摆在医学物理师面前一道难以跨越的鸿沟。
临床需求巨大 人才供应不足
医学物理师队伍还面临另一难题,便是人才数量不足。
中国医学装备协会专家组发布的《“十四五”大型医用设备规划编制基础研究放射治疗组地区调查研究》显示,中国内地放疗单位约1500家,从事放疗专业人员约3.3万人,其中放疗医师约1.9万人、技术人员约9500人,而医学物理师只有4000余人。
按照国际原子能机构建议,每200名放疗患者应配备1名医学物理师。国家癌症中心统计数据表明,我国2022年癌症新发病例约480万例。国家癌症中心发布的《放射治疗质量控制基本指南》显示,50%—70%癌症患者需要接受放疗。据此估算,我国医院系统至少需要12000名医学物理师,我国医学物理师队伍面临巨大的人才缺口。
“最初,科里只有我一个医学物理师,直到去年才新招了一位应届毕业生。她现在正跟着我学习。”田国良说。
今年6月,田国良从鹤壁市来到北京,参加国家卫生健康委举办的为期3个月的“肿瘤精准放疗专项技能培训项目”。
田国良一走,意味着“家里”只剩下一名医学物理师。但这位新同事当时还无法独立完成医学物理师的全部工作。
临走前,田国良加班加点地给新同事开了两三个月的“小灶”,才放心地将设备质量控制等一些流程性的简单工作交给她。在北京的这3个月,田国良白天上课,晚上还得逐一给“家里”的患者制订放疗计划,几乎每天都要加班到凌晨。

人才缺口的背后,是医学物理专业教育体系尚不健全。
武汉大学物理科学与技术学院副教授、医学物理专业负责人全红告诉记者,欧美等发达国家和地区的医学物理师一般为对口专业毕业的硕士甚至博士。然而直到今天,我国的专业目录里还没有设置以“医学物理”为名称的一级学科。
本科生教育方面,我国直到2011年才在“医学技术”这一学科下开设了二级学科招收本科生。目前仅有华北理工大学、山东第一医科大学、杭州医学院等几所院校开设应用物理学(医学物理学方向)专业。每所学校一年招生计划只有五六十人。
研究生教育方面,武汉大学起步最早。该校医学物理专业是我国第一个以“医学物理”命名的全日制研究生二级学科专业。从2003年至2023年,该专业毕业的硕士生和博士生达147名,其中超八成毕业生走上了医学物理师的岗位。其他二十几所高校虽也接收相关专业的硕博研究生,但专业名称不统一,多采用核技术及应用、放射医学、生物医学工程等,且没有统一考试科目,而是一校一制。
一方面是人才紧缺、需求巨大,另一方面高等教育体制不完善、人才培养机制不健全,我国医学物理师供需矛盾有待解决。
亟待建立制度 多方携手破题
面对种种现实困境,老一辈医学物理先行者为这一职业的发展奔走疾呼,希望引起社会的高度关注。
我国权威放射物理学家、中国医学科学院肿瘤医院教授胡逸民和中国生物医学工程学会医学物理分会前任主委、中国医学科学院肿瘤医院放射治疗科副主任戴建荣等都曾在公开场合多次谈及,我国尚未建立医学物理师制度,亟须出台全国统一的考核认证标准,建立专用的医学物理师职称系列,设置明确的一级学科、二级学科专业。
采访中,破解临床需求与人才稀缺的矛盾是各界普遍关注的焦点:基层医院如何吸引优秀的医学物理师,医学物理师如何正确熟练掌握愈发高端智能的设备,学科教育如何平衡医理工交叉的不同课程,如何鼓励更多的医学物理师参与到科研创新中……“解决这些问题,均非一朝之力、一夕之功,也难凭一己之力一蹴而就。”戴建荣说。
2023年,国家卫生健康委联合多个部门发布的《健康中国行动—癌症防治行动实施方案(2023—2030)》提出,到2030年,总体癌症5年生存率达到46.6%。
要达到这个目标还有很长的路要走,其中也少不了医学物理师的努力。全红认为,当下放疗技术发展迅速,也能与各种治疗手段相结合,对提高肿瘤治愈率大有裨益。如果把医学物理师人才队伍建设起来,我国的肿瘤治愈率还会有较大提升。
“我们有需求、有设备,就是缺人才。”全红告诉记者,我国有大量需要接受放疗的肿瘤患者。现在,市、县级医院也有很多先进的医疗仪器,但却没有足够的医学物理师能熟练使用设备,设备的功能可能只发挥了百分之三四十。如果有更多医学物理人才充实到基层,不仅能分散头部医院的压力,也可以让患者得到更好的就医体验。
全红向记者重复着:“这是与人民健康息息相关的事。”
延伸阅读:技术和设备在进步,医学物理人才得跟上
科技日报记者 沈唯 实习记者 于紫月
记者见到中国生物医学工程学会医学物理分会前任主委、中国医学科学院肿瘤医院放疗科副主任戴建荣时,能真切地从这位50多岁的学者眼中,看到焦灼与期待。
只有了解医学物理师的发展历史,才能读懂他的心情。
早在20世纪50年代,欧美国家就开始有物理工作者进入医院,参与到肿瘤放疗的工作中,并在医院逐步建立起医学物理师制度。相比之下,中国内地的医学物理领域从学科到行业的发展均较为缓慢。
作为新中国第一批医学物理师,我国权威放射物理学家、中国医学科学院肿瘤医院教授胡逸民1964年从安徽大学物理系毕业后,被分配到中国医学科学院日坛医院放射治疗科,也就是现在的中国医学科学院肿瘤医院工作。但在那个年代,像胡逸民这样的医学物理师只是凤毛麟角,且这个职业在当时更加不为人们所知。
正常运行的放疗设备,平稳顺利的治疗过程,或许会让人无法充分体会到医学物理师工作的重要性。但事实上,医学物理师的一个微小失误,都可能造成无法挽回的严重后果。
2010年,美国《纽约时报》刊发报道,详细介绍了美国一起放疗事故:一名舌癌患者脑干和颈部连续三天受到不当辐射,最终身亡。
调查结果显示,造成该事故的原因,是当时负责这名患者治疗的医学物理师没有发现计算机出现故障,某一步操作没有被保存。此外,院方没有及时在患者首次接受治疗前,按惯例做确保计算机程序正确性的试运行,也是造成这次事故发生的原因之一。而院方之所以在患者受到第三次过量辐射后才进行测试,是因为医院的医学物理师当时正在接受培训,医院面临人手短缺。
这名在事故中身亡的患者,弥留之际仍希望这次事故能得到深入研究和公开探讨,从而使别人不再重蹈他的覆辙。
此后,美国医学物理人才的培养逐年完善。自2012年起,只有医学物理专业硕士或以上毕业的人员才能进入美国的医学物理师行业。2014年起,临床医学物理师必须经过两年的住院生实习才可以上岗。同年起,美国要求参加医学物理师全国统一执照考试的考生,需在相关部门认证的医院实习两年后才可参加考试,并设置了五位高级临床医学物理师轮流面试考生的形式。
无独有偶。2013年初,法国一家医院的两名放疗医生和一名医学物理师,因过量使用放射线导致至少12人死亡、数十人重病而被判刑。而事故调查报告表明,在长达20多年的时间里,5200多名患者在该医院接受放射治疗时被过量照射。
事故促使法国卫生部采取了一系列措施。2013年后,法国医学物理师的培训期调整为硕士毕业后两年。同时,法国卫生部保证提供一定数量的医学物理师岗位,与法国放疗单位的设备及人员匹配。
由此可见,对于医学物理行业体系的建设并非一蹴而就。这两起医疗事故带来了惨痛的教训,也让医疗机构以及社会深刻理解了医学物理师及其工作的重要价值,为各国医学物理行业体系建设工作敲响了警钟。
随着研发力度持续加大、科技手段不断进步,我国放疗设备研发日趋自主化、高端化。2023年6月,国家卫生健康委发布的《“十四五”大型医用设备配置规划》明确,到“十四五”结束,我国放射治疗类设备及系统规划总数达到5518台。技术和设备进步的同时,医学物理人才的数量和质量也要跟上。
采访中,多位专家呼吁,应进一步完善医学物理师人才培养体系和职业发展机制。目前,高校、医院、医疗设备企业等各方密切合作,通过借鉴国际经验和自主探索,已积累了不少可供参考的实践路径,并具备了医学物理人才培养和职业发展的诸多条件。
“国家层面的统一规范和政策支持必不可少。”戴建荣强调,要吸取国外“前车之鉴”的经验教训,早日完善医学物理行业体系建设,才能防患于未然,让医学物理为人民生命健康保驾护航。